|
| 頸椎椎間板ヘルニアと頸椎後縦靱帯骨化症 |
| 1 | 頸椎椎間板ヘルニア | ||||||||||||
| <病因> | |||||||||||||
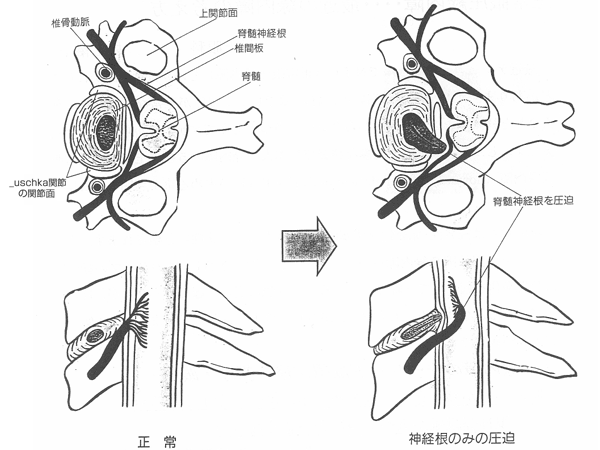
| 椎間板とは、椎体と椎体のあいだにサンドイッチ状にはさまれて、いわば骨同士の衝突を緩和するクッションのような役割をはたしている円盤状の軟骨のかたまりです。これが、外傷などによる衝撃で後方に突き出したり、老化などの退行変性などが原因でみずみずしさが失われ、後方へ膨隆したり脱出して脊髄や神経根を圧迫して障害をきたす二とがあります。 | |||||||||||||
| <疫学> | |||||||||||||
| 男女比では男性が女性の2倍多く、40歳代、50歳代に多発します。高齢者におこることは稀です。これは、加齢がすすむと、椎間板自体が変性硬化してしまうために、外圧がかかっても突出することができないからです。 7つある頸椎の、5番目と6番目の間、と4番目と5番目の間によくおこります。これはちょうど頸椎の中間部にあたり、首を曲げたり伸ばしたりするときに力学的にストレスがより強くかかることが影響していると考えられております。 |
|||||||||||||
| <診断> | |||||||||||||
| レ線上変形性脊椎症などの変化がすくないのに、頸椎由来の症状があるときは必ずこの病気を疑います。 特に上肢の頸肩腕痛放散痛が頸椎の動きにより悪化することが多い。約3割の症例では、発症の誘引としてなんらかの外傷が関係しております。
|
|||||||||||||
| <治療> | |||||||||||||
|
|||||||||||||
| 2 | 頚椎後縦靭帯骨化症 Ossification of the posterior longitudinal ligament |
| <病因> | |
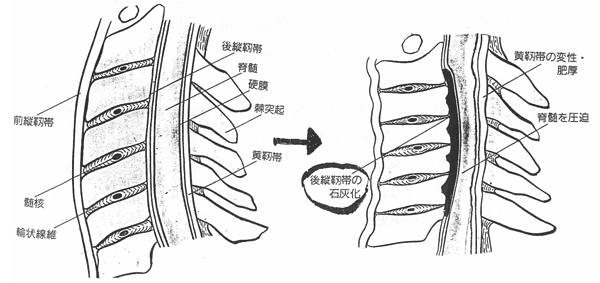
| この疾患は英語の頭文字をとってOPLLと略称されます。 頸椎部の椎体の後ろにへばりついて、各椎体を結びつけているのが頚椎後縦靭帯です。この靭帯が確たる原因はいまだ不明なのですが、肥厚して骨になって(骨化)して、脊髄や神経根を圧迫して、脊髄症状や神経根症状をきたす疾患です。厚生省が難病に指定しております。 |
|
| <疫学> | |
| 40歳代以降の男性に多く発症します。関連は不明ですが、糖尿病の患者さんにおける発症率が高いです。 ほかの脊椎部にも骨化がみられることから、全身の骨化傾向があるようです。 欧米人には極めて稀であり、東洋人特有といってもいいくらい、人種差があります。欧米人にくらべて東洋人は頸椎部が狭いため、症状が出やすいことも関係しておりますが、骨化そのものが多いという背景は不明です。 可動性の大きい4、5、6番目の頚椎におおいです。 |
|
| <診断> | |
| 頸椎椎間板ヘルニアなどと比べますと、軽度の頸椎可動域制限があるくらいで急にでてくるような症状があまりなく、じわじわと頚部の脊髄障害にともなう障害、すなわち細かい手作業がしにくくなった、下肢が突っ張ってうまく歩けない、といった症状がでてきて、しかも進行します。この段階でレ線により靭帯の骨化が認められて確定診断がされます。 ヘルニアとちがって、骨化し之靭帯は単純レ線で写りますので診断自体は比較的容易です。 このほか、より詳細に脊髄の圧迫程度を検索するためにCT・MRI・各造影検査などがおこなわれます。 |
|
| <治療> | |
| 日常生活動作の障害程度が軽い場合は保存的治療がおこなわれます。ただし転倒などによる外傷をうけると一気に痙性歩行障害およぴ痙性四肢不全麻痺となることがあり、厳重な監視が必要です。これは、いわば風船をじわじわと先の丸い針で押しているようなときに、急に突くと破裂するようなものだと考えてください。 手術適応は、頸椎椎間板ヘルニアの場合に準じます。 |
|
| (詳しい手術方法などは省きます) | |
| ●頚部椎間板ヘルニア |
 |
| ●後縦靱帯骨化症 |
 |